COVID-19: Cómo Uruguay evitó colapso de sistema de salud pese a alta tasa de muertes
 COVID-19: Cómo Uruguay evitó colapso de sistema de salud pese a alta tasa de muertes
COVID-19: Cómo Uruguay evitó colapso de sistema de salud pese a alta tasa de muertes
T13 En Vivo
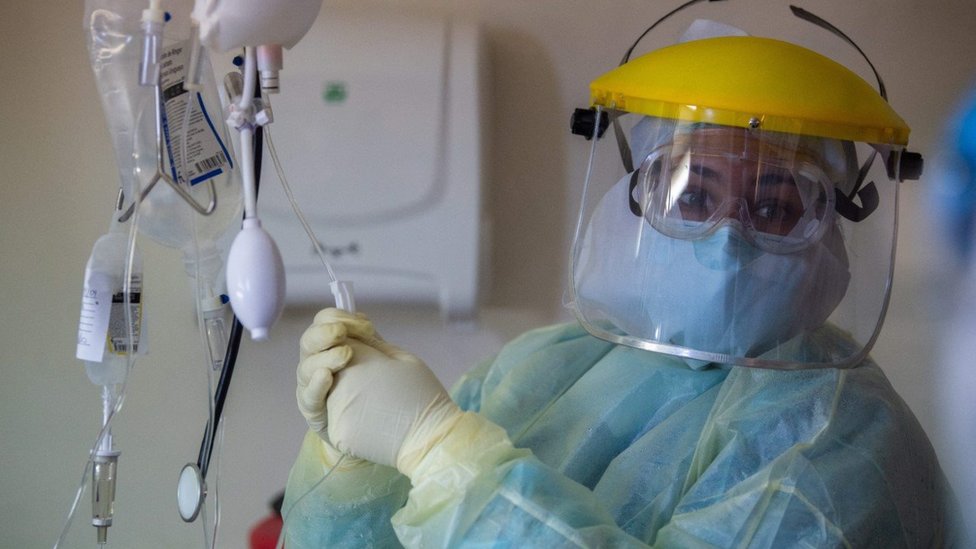
Como directora del hospital público de referencia en covid-19 en Uruguay, la doctora Alicia Cardozo temió lo peor cuando la primera ola de contagios cobró fuerza en el país algunas semanas atrás.
Su memoria guardaba imágenes de algunos países golpeados por el coronavirus el año pasado, con hospitales desbordados y falta de suministro de oxígeno o de personal de salud.
"Sin duda hubo alguna noche que costó dormir pensando si esto lo íbamos a poder dominar", dice Cardozo, una especialista en medicina interna e infectología al frente del hospital Español de Montevideo, a BBC Mundo.
Su país, otrora considerado un ejemplo de prevención de la pandemia, ahora está lejos de poder controlar el virus.
Uruguay cumplió el lunes 20 días consecutivos como uno de los países del mundo con la mayor tasa per cápita de nuevas muertes registradas por covid-19, según el promedio móvil del sitio estadístico Our World in Data.
Según ese sitio, la tasa de fallecimientos por coronavirus de cada millón de habitantes en Uruguay superó en semanas recientes las que padecieron países en el epicentro de la pandemia el año pasado, como Italia, España o Estados Unidos.
Pero el país sudamericano ha evitado hasta ahora que red de salud llegue al estrés que alcanzaron algunos países ricos el año pasado, o Brasil e India más recientemente.
"Si bien es cierto que estamos en un momento complicado de la pandemia en cuanto a números, el sistema de salud no ha colapsado", señala Cardozo.
Y hay varias claves para explicar esto.
Una base firme
Cuando se desató la pandemia el año pasado, Uruguay ya contaba con uno de los sistemas de salud más robustos de su región.
El país era el segundo de América Latina y el Caribe con mayor gasto en salud como porcentaje de su PIB (9,2% en 2017), con más médicos por cada 1.000 habitantes (5,1) y más camas de cuidados intensivos por cada 100.000 personas (19,9), según el "Panorama de la Salud" regional 2020 elaborado por el Banco Mundial y la Organización para la Cooperación y el Desarrollo Económicos (OCDE).
En cada uno de esos indicadores Uruguay superó incluso el promedio de la OCDE, un club de países ricos que no integra.
Además, el hecho de que su primera ola de contagios de covid-19 recién comenzara a levantarse en noviembre, más tarde que en la mayoría de los países, le permitió a Uruguay prepararse para recibirla.
Por ejemplo, la Administración de Servicios de Salud del Estado (ASSE), el principal prestador público de salud del país que atiende a 43% de la población, aumentó más del doble su capacidad de camas de cuidados intensivos.
También multiplicó sus camas de cuidados intermedios con unidades respiratorias.
Por otro lado, habilitaron a médicos de otras especialidades a trabajar en cuidados intensivos bajo la supervisión de especialistas y adaptaron los hospitales para atender a pacientes de covid-19 separados del resto.
"Se ha usado la creatividad para poder transformar áreas", dice Cardozo, cuyo hospital es parte de esa red pública. "No queda ningún paciente que hayamos tenido que atender en el corredor o en un área no apropiada".
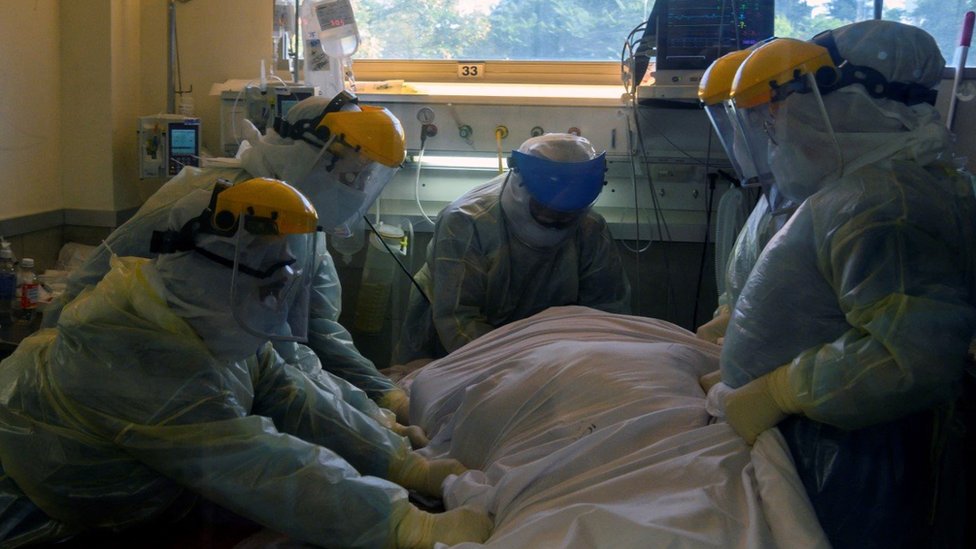
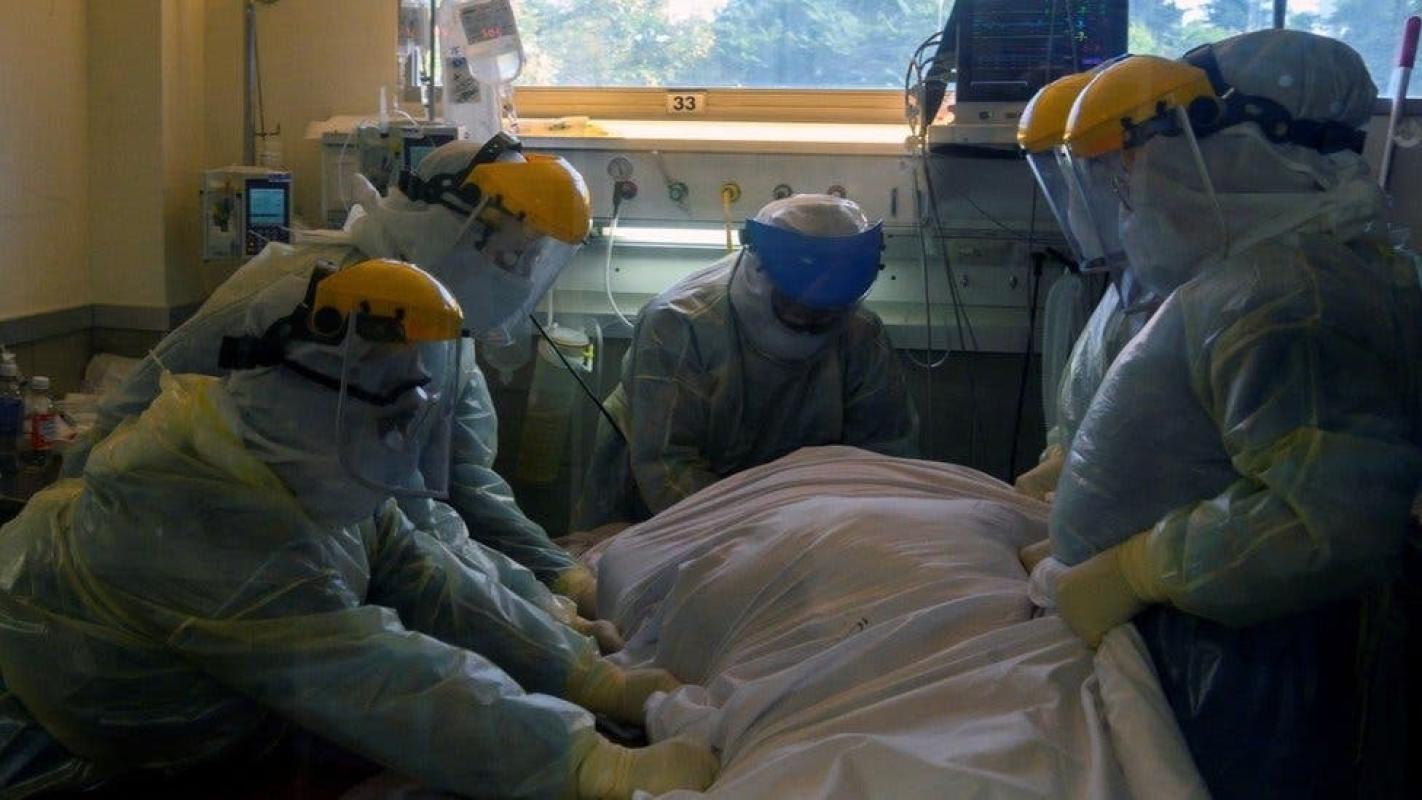
Cuando las unidades de cuidados intensivos de un hospital llegan al máximo de ocupación, explica, una coordinadora central deriva los pacientes que requieran esa atención a otros nosocomios de la red pública o contrata camas en centros privados.
Hasta este martes, 77% del millar de camas de cuidados intensivos en Uruguay estaban ocupadas; cerca de la mitad por pacientes de covid-19, según datos oficiales.
El país ha mantenido así la ocupación de sus camas de cuidados intensivos por debajo del 80% de capacidad, la "línea roja" que los expertos piden evitar pasar.
"Muy estresado"
Con 3,5 millones de habitantes, uruguay sumaba hasta el martes 3.922 muertes por coronavirus.
Si bien ha encabezado la estadística de Our World in Data por nuevos decesos en las últimas semanas, el país está lejos de liderar el ranking por muertes totales cada millón de habitantes desde el inicio de la pandemia.
No obstante, los expertos se preocupan por la forma como se aceleraron las cifras.
Uruguay tuvo apenas 181 fallecidos por covid-19 durante todo 2020. Pero últimamente ha sumado 1.000 muertes nuevas cada 18 días en promedio.
Esto es atribuido a diferentes factores, incluida la entrada al país de la variante de preocupación P.1 de coronavirus detectada inicialmente en Brasil.
Esta variante más contagiosa apareció en 99% de las muestras a pacientes de covid-19 analizadas en Uruguay en las dos primeras semanas de mayo por un grupo de vigilancia genómica, informó el Instituto Pasteur Montevideo.
En simultáneo, los uruguayos relajaron este año las medidas de precaución y distanciamiento social que habían adoptado al inicio de la pandemia.
Varios expertos han reclamado al gobierno que limite más la movilidad y la actividad para reducir la curva de contagios.
Pero el presidente Luis Lacalle se niega a ordenar un confinamiento general o cuarentena como en otros países y en cambio adoptó restricciones según el sector de actividad.
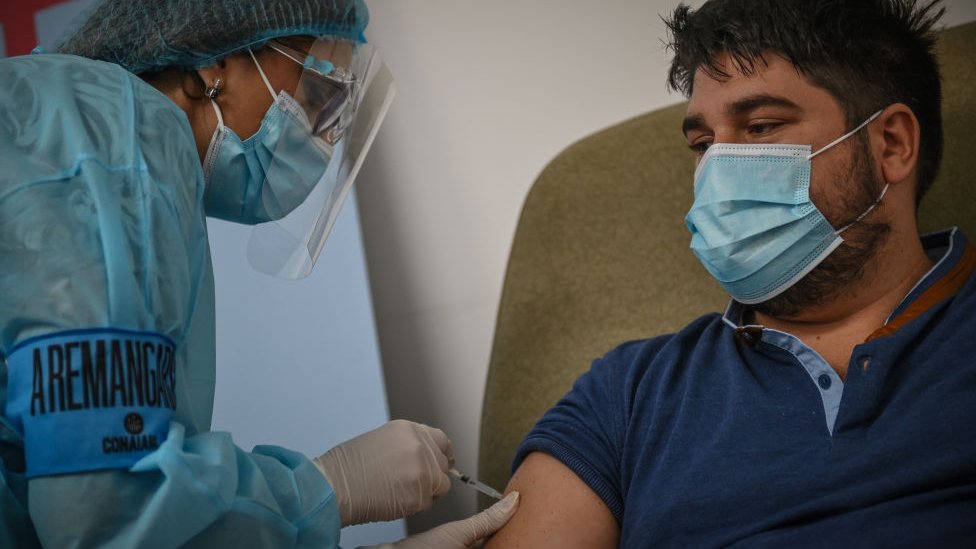
El país avanzó desde febrero en la vacunación contra el coronavirus: 46% de su población había recibido al menos una dosis hasta el lunes y 28% todas las dosis prescritas.
Algunos sostienen que en medio de la crisis actual el sistema de salud uruguayo redujo su calidad de atención por el aumento de la demanda, con demoras para atender a pacientes o recibirlos en hospitales.
"Si bien no ha colapsado, el sistema está muy estresado", advierte Zaida Arteta, una profesora de enfermedades infecciosas de la Universidad de la República y secretaria del comité ejecutivo del Sindicato Médico del Uruguay.
"No sé cuántas (personas) podían no haber muerto si todos se asistieran en las condiciones ideales, en las cuales no estamos", dice Arteta a BBC Mundo.
En los servicios estatales de salud se han registrado entre cuatro a seis casos de pacientes que fallecieron sin la debida asistencia, ya sea por decisión propia como por posible "mala praxis" que se investiga, señala Eduardo Henderson, gerente general de ASSE.
Sin embargo, asegura que se mantuvo un nivel de asistencia acorde a la crisis sanitaria y que incluso el país se preparó para un escenario de ocupación de cuidados intensivos superior al 80%.
"¿Por qué no se llegó a ese 80%? Porque en forma paralela al aumento de ingresos a cuidados intensivos íbamos habilitando nuevas camas", concluye. "No esperamos a estar saturados para implementar medidas".